Nesse artigo vamos explicar o que é síndrome de Wolff-Parkinson-White, quais são as suas causas, os seus sintomas, seus riscos e quais são as opções de tratamento existentes.
O QUE É A SÍNDROME DE WOLFF-PARKINSON-WHITE
Para entender a síndrome de Wolff-Parkinson-White é preciso antes conhecer os aspectos básicos da condução da eletricidade pelo coração.
O coração é órgão autônomo, que não só funciona à base de eletricidade, como é capaz de produzir a sua própria energia elétrica. As contrações dos músculos cardíacos, responsáveis pelo bombeamento do sangue, são geradas por impulsos elétricos, que são transmitidos de forma sequencial ao longo do coração. Cada vez que as fibras dos músculos cardíacos rebem uma descarga elétrica, elas desenvolvem uma contração.
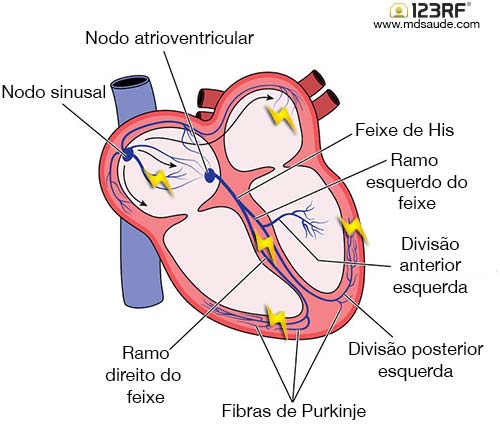
Reparem agora na imagem ao lado. nodo sinoatrial ou nodo sinusal, que fica localizada no ápice do átrio direito. O nodo sinusal gera impulsos elétricos de forma ritmada, que são transportados ao longo de todo o coração de modo a manter o batimento cardíaco regular.
O que podemos chamar de gerador de eletricidade do coração é uma estrutura denominada
Cada impulso elétrico gerado no sino sinusal é transportado através de fibras especializadas até o nodo atrioventricular (nodo AV), que fica localizado na divisão entre os átrios e os ventrículos. Ao chegar no nodo AV, o impulso elétrico sofre um discreto retardamento, que serve para que os átrios se contraiam antes dos ventrículos. No nodo atrioventricular, após alguns milissegundos de espera, o impulso elétrico é transmitido para os dois ventrículos através do feixe de His e dasfibras de Purkinje. A chegada do impulso elétrico faz com que os músculos dos ventrículos se contraiam e bombeiem o sangue presente dentro das suas cavidades. Cada impulso elétrico demora 0,19 segundo para percorrer todo o coração. Ao longo de 1 minuto, o nodo sinusal geral entre 60 e 100 impulsos elétricos, o que corresponde ao número habitual de batimentos cardíacos por minuto.
No coração sadio, os átrios e ventrículos são isolados eletricamente, a única via de passagem do impulso elétrico é o nodo atrioventricular. Os pacientes portadores da síndrome de Wolff-Parkinson-White nascem com uma anomalia anatômica que gera uma via elétrica acessória, o que acaba com o isolamento elétrico e permite a
passagem de impulsos elétricos extras entre átrios e ventrículos.
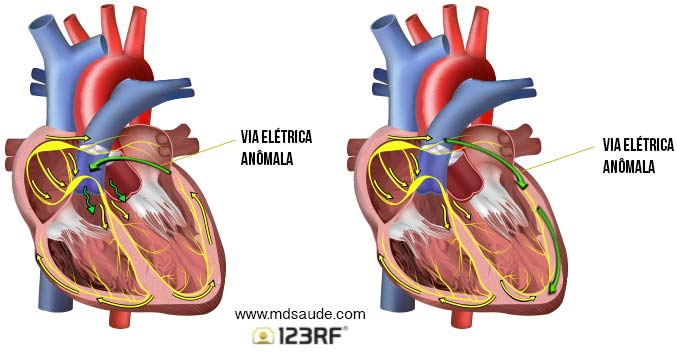
passagem de impulsos elétricos extras entre átrios e ventrículos.

Essa via elétrica extra é habitualmente um minúsculo buraquinho, do diâmetro de um fio de cabelo, entre o átrio e ventrículo. Essa via anômala pode permitir a passagem do impulso elétrico em ambas as direções: do átrio para o ventrículo ou do ventrículo para o átrio, como exemplificado na ilustração acima.
A síndrome de Wolff-Parkinson-White gera taquicardias (coração acelerado) de duas formas:
1- Quando há uma via anômala, o impulso elétrico gerado no nodo sinusal segue dois caminhos em direção aos ventrículos: o habitual, que passa pelo nodo AV, e o anômalo, que passa pela via extra. Como o impulso que passa pela via extra não sofre retardamento, ele acaba chegando aos ventrículos milissegundos antes dos impulsos elétricos que passam pelo nodo AV. Isso pode criar uma atividade elétrica caótica, que leva à taquicardia.
2- O impulso elétrico pode fazer o caminho inverso, isto é, ele passa normalmente pelo nodo AV, chega aos ventrículos, mas, em vez de ser interrompido no final dos ventrículos, ele consegue voltar ao átrio pela via acessória. Esse processo de reentrância da atividade elétrica também cria uma atividade elétrica caótica, pois o nodo AV passar a receber dois impulsos elétricos em curto espaço de tempo, um vindo do nodo sinusal e outro pela via acessória.
SINTOMAS DA SÍNDROME DE WOLFF-PARKINSON-WHITE
Nem todos os pacientes que nascem com uma via elétrica extra apresentam a síndrome de WPW, pois nem sempre essa via anômala causa taquiarritmias (arritmias com coração acelerado). Muitos pacientes só descobrem que têm Wolff-Parkinson-White quando fazem um eletrocardiograma de rotina. Por isso, é importante fazer a distinção entre os pacientes que têm a via anômala, mas são assintomáticos, daqueles que têm a via anômala e apresentam sintomas.
Quando o paciente tem a via anômala e alterações no eletrocardiograma, mas não apresenta sintomas, dizemos que ele tem um padrão de Wolff-Parkinson-White. Por outro lado, se o paciente tiver uma via anômala e sintomas, dizemos que ele tem a síndrome de Wolff-Parkinson-White.
O padrão de Wolff-Parkinson-White é um problema que acomete 1 em cada 1000 pessoas, ou seja, 0,1% da população. Entre esses, cerca de metade desenvolve sintomas, como taquiarritmias.
Apesar de ser um defeito de nascença, a maioria dos pacientes que acaba por desenvolver arritmias o faz somente depois dos 10 anos de idade. Muitos deles somente depois dos 20 anos. Há também os casos de pacientes com sintomas de Wolff-Parkinson-White que ao longo dos anos tornam-se assintomáticos, por correção espontânea da via anômala.
Os sintomas da síndrome de Wolff-Parkinson-White ocorrem habitualmente como consequência da taquiarritmia.
São eles:
São eles:
- Palpitações
- Tontura
- Desmaio
- Sensação de fraqueza.
- Baixa tolerância ao esforço físico.
- Ansiedade.
- Dor no peito
- Falta de ar
Os episódios de taquiarritmia podem começar subitamente e durar alguns segundos ou várias horas. Os sintomas podem ser desencadeados por exercício físico, cafeína, substâncias estimulantes ou álcool.
Em 10 a 30% dos casos de síndrome de Wolff-Parkinson-White, a arritmia presente é a fibrilação atrial, assunto já explicado no artigo: FIBRILAÇÃO ATRIAL – Sintomas, Causas e Tratamento.
Raramente, a síndrome de Wolff-Parkinson-White pode causar morte súbita por arritmia maligna.
TRATAMENTO DA SÍNDROME DE WOLFF-PARKINSON-WHITE
A maioria das pessoas assintomáticas, que possuem apenas o padrão Wolff-Parkinson-White no eletrocardiograma, não necessita de tratamento. A maior parte não irá desenvolver sintomas e, em alguns casos, a condução através da via acessória pode até desaparecer espontaneamente com o passar dos anos.
No entanto, os pacientes assintomáticos que tenham uma ocupação de alto risco ou sejam atletas profissionais são aconselhados a passar por testes adicionais, incluindo testes eletrofisiológicos, para determinar se a via acessória tem características que podem estar associadas a um maior risco de morte súbita.
Nos pacientes que procuram ajuda médica devido aos sintomas de taquiarritmia, o tratamento é dividido em 2 fases:
1- Interrupção da arritmia.
2- Prevenção de novos episódios de arritmias.
2- Prevenção de novos episódios de arritmias.
A interrupção da arritmia é feita habitualmente com medicamentos por via intravenosa. Se não houver controle da arritmia com os fármacos, a cardioversão elétrica (descarga elétrica no coração através de pás encostadas no tórax) é a opção indicada.
Após o controle da arritmia, o paciente deve ser encaminhado para um especialista em eletrofisiologia cardíaca para que ele possa decidir a melhor forma de prevenir novos episódios de taquiarritmias.
A ablação por radiofrequência costuma ser a opção mais utilizada para eliminar a via acessória. Na ablação por radiofrequência, um fino e flexível cateter é inseridos através dos vasos sanguíneos para o seu coração. Na ponta do cateter há eletrodos que são aquecidos é conseguem destruir a via elétrica extra. A ablação por radiofrequência é eficaz em até 95% das pessoas com síndrome de Wolff-Parkinson-White.
Nos 5% de pacientes nos quais a ablação falha, a via extra pode ser destruída através de cirurgia cardíaca.
Fonte bibliográfica:
Todo conteúdo desta publicação foi retirado do link: http://www.mdsaude.com/2016/03/sindrome-wolff-parkinson-white.html