As bactérias patogênicas são aquelas que causam doenças, como a tuberculose e a lepra, além de outras...
Os antibióticos são medicamentos utilizados no combate às doenças causadas por bactérias; porém, o seu uso não deve ser indiscriminado, isto é, sem receita médica ou por períodos de tempo incorreto. Isso acaba por selecionar e favorecer linhagens de bactérias resistentes, dificultando a cura de várias infecções.
A seguir, as principais doenças causadas por bactérias ao ser humano:
Tuberculose
A tuberculose é uma doença infecciosa causada pelo Mycobacterium tuberculosis ou bacilo de Koch em homenagem ao seu descobridor, o bacteriologista alemão Robert Koch, em 1882.
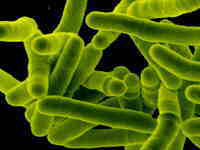 Bacilos que da tuberculose |
Normalmente, associa-se o termo tuberculose com doença pulmonar. Na realidade, apesar de a tuberculose pulmonar ser a mais comum, ela pode afetar outros órgãos, como rins, órgãos genitais, intestino delgado, ossos, etc. Apesar das inúmeras localizações possíveis da doença, em cerca de 90% dos casos, inicia-se pelos pulmões.
Nos adultos, é mais comum a tuberculose pulmonar, contraída pelo sistema respiratório, diretamente (gotículas de escarro) ou pela poeira contaminada.
Nas crianças, via de regra, a transmissão ocorre pela ingestão de leite de vaca contaminado, podendo aparecer a tuberculose pulmonar, a renal, a óssea, na pele, etc.
|
Por que nos pulmões?
Como o bacilo de Koch se reproduz e desenvolve rapidamente em áreas do corpo com muito oxigênio, o pulmão é o principal órgão atingido pela tuberculose.
Modo de contágio
1º passo - apesar de também atingir vários órgãos do corpo, a doença só é transmitida por quem estiver infectado com o bacilo nos pulmões.
2º passo - A disseminação acontece pelo ar. O espirro de uma pessoa infectada joga no ar cerca de dois milhões de bacilos. Pela tosse, cerca de 3,5 mil partículas são liberadas.
3º passo - Os bacilos da tuberculose jogados no ar permanecem em suspensão durante horas. Quem respira em um ambiente por onde passou um tuberculoso pode se infectar.
|  |
Tuberculose pulmonar
Processo inflamatório
O indivíduo que entra em contato pela primeira vez com o bacilo de Koch não tem, ainda, resistência natural. Mas adquire. Se o organismo não estiver debilitado, consegue matar o microorganismo antes que este se instale como doença. É, também, estabelecida a proteção contra futuras infecções pelo bacilo.
|  | |
Tuberculose primária
Após um período de 15 dias, os bacilos passam a se multiplicar facilmente nos pulmões, pois ainda não há proteção natural do organismo contra a doença. Se o sistema de defesa não conseguir encurralar o bacilo, instala-se a tuberculose primária, caracterizada por pequenas lesões (nódulos) nos pulmões.
|  | |
Caverna tuberculosa
Com o tempo e sem o tratamento, o avanço da doença começa a provocar sintomas mais graves. De pequenas lesões, os bacilos cavam as chamadas cavernas tuberculosas, no pulmão, que costumam inflamar com freqüência e sangrar. A tosse, nesse caso, não é seca, mas com pus e sangue. É a chamada hemoptise.
|  |
Sintomas:
- Tosse crônica (o grande marcador da doença é a tosse durante mais de 21 dias);
- Febre;
- Suor noturno (que chega a molhar o lençol)
- Dor no tórax;
- Perda de peso lenta e progressiva;
- Quem tem tuberculose não sente fome, fica anoréxico (sem apetite) e com adinamia (sem disposição para nada).
Tratamento
A prevenção usual é a vacina BCG, aplicada nos primeiros 30 dias de vida e capaz de proteger contra as formas mais graves da doença. Se houver a contaminação, o tratamento consiste basicamente na combinação de três medicamentos: rifampicina, isoniazida e pirazinamida. O tratamento dura em torno de seis meses. Se o tuberculoso tomar as medicações corretamente, as chances de cura chegam a 95%. É fundamental não interromper o tratamento, mesmo que os sintomas desapareçam.
Tuberculose resistente
Atualmente, consiste na principal preocupação mundial em relação à doença. O abandono do tratamento faz com que os bacilos tornem-se resistentes aos medicamentos e estes deixam de surtir efeito. A tuberculose resistente pode desencadear uma nova onda da doença virtualmente incurável em todo o mundo.
Incidência da doença
- 1/3 da população mundial está infectado com o bacilo da tuberculose;
- 45 milhões de brasileiros estão infectados;
- 5% a 10% dos infectados contraem a doença;
- 30 milhões de pessoas no mundo podem morrer da doença nos próximos dez anos;
- 6 mil brasileiros morrem de tuberculose por ano.
Hanseníase
O Brasil é o segundo país com maior número de casos de Hanseníase do mundo, perdendo apenas para a Índia. Para reverter esta situação, você precisa saber mais a respeito da doença.
Hanseníase é uma doença infecciosa que atinge principalmente a pele e os nervos (em especial os da face e extremidades, como braços e mãos; pernas e pés). Ela é causada por uma bactéria, chamadaMycobacterium leprae, descoberta em 1873. Esta bactéria é mais conhecida como Bacilo de Hansen, em homenagem ao seu descobridor, o cientista norueguês Gehard Amauer Hansen.
Há registros de Hanseníase desde a Antiguidade. A doença era conhecida como Lepra. As pessoas infectadas eram discriminadas e obrigadas a viver fora da sociedade, além de sofrer as consequências da própria doença. Na época sem cura e sem tratamento, a Lepra causava deformidades.
Hoje, a situação é muito diferente. Hanseníase tem cura e, se tratada nos estágios iniciais, não deixa sequelas. Além disso, o paciente com Hanseníase, quando tratado precocemente, pára de transmitir a doença já nas primeiras doses dos medicamentos. Por isso mesmo não há mais razão para estigmas ou exclusão social. De toda forma, é recomendável evitar o uso do termo Lepra, devido a sua alta carga de preconceito.
É importante ressaltar que os casos diagnosticados e tratados tardiamente poderão apresentar danos neurológicos e sistêmicos (em todo o corpo) irreversíveis.
Formas de transmissão
A Hanseníase pode ser transmitida por contato físico, mas é normalmente propagada pelas vias aéreas, após contato frequente com a pessoa doente. Ou seja, não basta uma conversa ou um encontro eventual para pegar a doença. É mesmo necessário convívio íntimo e prolongado com os doentes. Para você ter uma idéia, uma pessoa é considerada suspeita de possuir Hanseníase após um contato mínimo de 5 anos com o indivíduo doente. Isso geralmente acontece quando o doente faz parte da família e mora na mesma casa.
Isso mostra que nem todas as pessoas que entram em contato com o Bacilo de Hansen contraem a doença. A bactéria penetra com frequência no organismo humano, mas é eliminada, já que a maioria dos indivíduos tem algum grau de resistência. Com o contato permanente, a bactéria vence o organismo “pelo cansaço”. Assim, após ser inalado, alcança a mucosa respiratória das vias aéreas superiores. conseguindo penetrar na corrente sanguínea e disseminando-se na pele e nervos.
Quando procurar o médico
Procure um Dermatologista ou vá até o Posto de Saúde mais próximo se você notar nódulos no corpo oumanchas claras ou avermelhadas em sua pele, que podem inclusive formar camadas mais elevadas. Isso não significa que você esteja com Hanseníase, pois outras doenças de pele têm características semelhantes. Você só deve suspeitar de Hanseníase se, além das lesões, você tenha contato permanente com pessoas portadoras da doença. De toda forma, é importante procurar um Dermatologista para o tratamento adequado das manchas, de acordo com o diagnóstico.
A Hanseníase também provoca perda de sensibilidade, uma vez que atinge os nervos condutores das sensações. Portanto, fique atento se as áreas com manchas respondem a estímulos térmicos, dolorosos e táteis. Ou seja, verifique se você sente diferença entre frio e quente, se consegue sentir dor ou mesmo se percebe o toque de alguém.
É bastante raro, mas existem casos nos quais o Bacilo de Hansen atinge apenas o nervo. Ou seja, não há lesões na pele, mas a pessoa tem perda de sensibilidade, além de formigamento no corpo e dor nos nervos dos braços, mãos, pernas e pés. Tendo qualquer um destes sintomas, procure o médico.
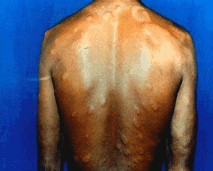
Resumindo, são sintomas frequentes da Hanseníase: formigamento, dor nos nervos e perda de sensibilidade às temperaturas, à dor e aos estímulos táteis, além das manchas brancas ou avermelhadas. Dependendo do nervo afetado, há outros sintomas:perda de visão por lesão da córnea; paralisia da mão, que fica em forma de “garra”, alterações no suor; impossibilidade de flexão do pé (fica “caído”).
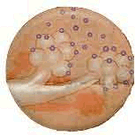
Tipos de Hanseníase
Existem diferentes formas clínicas de Hanseníase, umas mais graves que outras, que se desenvolvem de acordo com a resposta do sistema imunológico de cada pessoa. Você não precisa decorar os nomes, mas é importante que conheça a aparência das lesões.
Hanseníase indeterminada: forma mais benigna. Geralmente, encontra-se apenas uma mancha, de cor mais clara que a pele normal, com diminuição da sensibilidade. Mais comum em crianças.
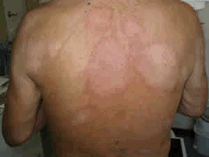
Hanseníase Paucibacilar: forma também benigna e localizada, ocorre em pessoas com alta resistência ao bacilo. Caracteriza-se por poucas manchas ou apenas uma, avermelhada, levemente elevada (como uma placa) e com limites bem definidos. Há ausência de sensibilidade, dor, fraqueza e atrofia muscular.
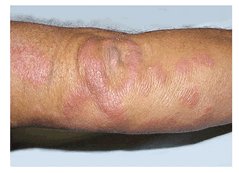
Hanseníase Multibacilar: neste caso o bacilo se multiplica muito, levando a um quadro mais grave. Há atrofia muscular, inchaço das pernas e surgimento de nódulos na pele. Os órgãos internos também são acometidos pela doença.
Diagnóstico da Hanseníase
Quando você estiver em consulta com um médico ou agente de saúde, mostre as lesões. Para o diagnóstico da Hanseníase, é preciso um exame clínico cuidadoso. O profissional de saúde pode também solicitar testes complementares, todos bastante simples. Dentre eles, estão:
- Pesquisa da sensibilidade térmica, dolorosa e tátil.
- Prova da histamina – feita para verificar se seus nervos foram atingidos. Será pingada uma gotinha em sua pele, seguida de uma picada para punção.
- Prova da pilocarpina – para verificar se há alteração na inervação das glândulas sudoríparas. É uma injeção intradérmica (daquela pequenina, que alcança apenas as camadas superficiais da pele).
- Baciloscopia – exame para detectar a presença do Bacilo de Hansen, após análise no microscópio.
- Biópsia da pele
Tratamento da Hanseníase
O tratamento da Hanseníase inclui uma medicação específica, além de reabilitação física e psicossocial nos casos mais graves (estágios mais avançados da doença, quando há deformidades e, em alguns casos, perda de membros). O importante é não deixar a Hanseníase chegar nos estágios em que haja necessidade de reabilitação. Lembre-se que não ficam seqüelas quando a Hanseníase é detectada e tratada precocemente.
Há medicamentos diferentes, utilizados de acordo com o grau e a forma da doença. Trata-se de um coquetel de antibióticos, distribuídos gratuitamente nos postos de saúde. São pílulas de cores diversas, em cartelas. Todos estes medicamentos podem ser utilizados por gestantes e por portadores de HIV.
O tratamento dura de seis meses a dois anos. O que determina a duração é o estágio e forma da doença. A pessoa fica curada. Quem começa o tratamento deixa rapidamente de ser contagioso, não constituindo mais perigo para as pessoas próximas. Portanto, não há necessidade de isolamento social.
Atenção: não interrompa o tratamento! O uso irregular dos remédios, ou de doses insuficientes, aumenta a chance do paciente tornar-se resistente às drogas e aumenta a chance de progressão da doença para estágios mais avançados.
Prevenção da Hanseníase
A Hanseníase é uma doença típica de regiões pobres, nas quais o baixo nível sócio-econômico das famílias leva a uma superpopulação doméstica, facilitando a propagação da bactéria. Some-se a isto menos condições de higiene e desnutrição, que tornam o organismo mais suscetível às doenças. Desta forma, melhorar a qualidade de vida das populações é uma forma de prevenir a Hanseníase.
Outra maneira de prevenir a Hanseníase é tratar rapidamente as pessoas doentes, evitando a transmissão para outras pessoas da família. Neste caso, é muito importante as pessoas estarem informadas sobre a Hanseníase e seu tratamento, para que procurem rapidamente um médico ou incentivem seus conhecidos a fazê-lo.
Existe uma vacina que ajuda a proteger contra a Hanseníase: é a BCG, que faz parte do calendário de vacinação infantil. Quando uma pessoa na casa possui Hanseníase, todos os moradores devem procurar o posto de saúde para exame clínico e aplicação da vacina.
Cólera
A cólera é uma doença infecciosa aguda, transmissível e perigosa, pois caracteriza-se por uma infecção intestinal grave, podendo levar à morte em decorrência da desidratação. A bactéria causadora é o vibrião colérico ou Víbrio cholerae, em forma de vírgula, móvel, que se desenvolve no intestino humano e produz a toxina responsável pela doença.
O agente etiológico da cólera é encontrado nas fezes das pessoas infectadas, doentes ou não. O homem, único reservatório do vibrião, chega a eliminar 10 milhões de bactérias por grama de fezes. O contágio é direto, pela água e pelos alimentos contaminados. As moscas e outros insetos podem funcionar como vetores mecânicos, transportando o vibrião para a água e para os alimentos.

Vibrio cholerae ao microscópio eletrônico
Sintomatologia
O período de incubação é de 6 a 10 horas até 2 a 3 dias. Após a incubação, aparece subitamente a diarréia, acompanhada de dor de cabeça, cãibras musculares (na panturrilha), dores abdominais, vômitos e desidratação. A evolução da doença é provocada, também, pelo estado de desnutrição do indivíduo. A duração dos sintomas é de 3 a 4 dias, em média. Caso o doente não seja tratado com urgência, a morte acontece num prazo de 14 a 48 horas.
Profilaxia
A prevenção da cólera é feitas por medidas básicas de higiene:
- lavar as mãos com água e sabão sempre que se preparar qualquer alimento, antes das refeições, após o uso do sanitário, após trocar fraldas, e após chegar da rua;
- desinfetar, com água sanitária, pias, lavatórios e vasos sanitários;
- usar sacos de lixo nas lixeiras e mantê-las tampadas;
- frutas, verduras e legumes devem ser bem lavados e deixados de molho, por meia hora, em um litro de água com uma colher de sopa de hipoclorito de sódio (água sanitária);
- as carnes vermelhas devem ter controle sanitário.
Tratamento
O tratamento é simples e deve ser realizado o mais próximo do local onde o sintoma se iniciou. A cólera requer pronto-atendimento médico. Os antibióticos, sempre sob orientação médica, podem ser usados por via oral ou venosa. É importante que a hidratação se inicie o mais rápido possível. O soro por via oral deve ser dado enquanto se providencia o atendimento médico.
São muito importantes as campanhas educativas de higiene pessoal entre as populações mais carentes.
Importante: as temperaturas baixas (geladeira) NÃO matam o vibrião; ele se conserva bem no gelo. Todo medicamento deve ser apenas consumido sob orientação médica.
São muito importantes as campanhas educativas de higiene pessoal entre as populações mais carentes.
Importante: as temperaturas baixas (geladeira) NÃO matam o vibrião; ele se conserva bem no gelo. Todo medicamento deve ser apenas consumido sob orientação médica.
TÉTANO
É uma infecção grave causada pela toxina de uma bactéria chamada clostridium que entra no organismo por lesões de pele tais como cortes, arranhaduras, mordidas de bicho. O tétano não é doença contagiosa.
Como se adquire?
A bactéria é encontrada nas fezes de animais ou humanos que se depositam na areia ou na terra. A infecção se dá pela entrada das bactérias por qualquer tipo de ferimento na pele contaminado com areia ou terra. Queimaduras e tecidos necrosados também são porta de entrada para a bactéria.

Materiais inferrujados são grande transmissores do tétano
O que se sente?
A toxina da bactéria causa espasmos musculares, inicialmente nos músculos do pescoço e da mastigação (trismo e riso sardônico), causando rigidez progressiva, até atingir os músculos respiratórios.
As complicações são graves e a pessoa infectada necessita de internação em Unidade de Tratamento Intensivo (UTI).
O tempo de incubação varia de 2 a 21 dias; quanto menor o número de dias, maior a gravidade.
Como é feito o diagnóstico?
Pelos sintomas clínicos e história de lesões de pele sem tratamento adequado.
Como se trata?
O tratamento consiste em:
- cuidados gerais para não estimular o paciente mantendo-o na penumbra e com pouco ruído,
- utilização de antibióticos, sedativos e relaxantes musculares,
- limpeza dos ferimentos e
- aplicação de soro anti-tetânico.
Como se previne?
A prevenção é feita principalmente pela vacinação da população, pela rotina e pelos reforços a cada 10 anos.
A população também deve ser ensinada de que todos os ferimentos sujos, fraturas expostas, mordidas de animais e queimaduras devem ser bem limpos e tratados adequadamente para não proliferar a bactéria pelo organismo.
Difteria
 |
A difteria é uma doença provocada pela bactéria Corynebacterium diphteriae que é transmitida por contato físico com um doente ou por respirar suas secreções. Permanece incubada por até seis dias multiplicando-se na faringe. Apesar de se manifestar o ano todo, a doença ataca principalmente nos períodos de outono e inverno.
A doença pode ser mortal se suas toxinas forem liberadas no sangue, pois provoca a morte celular do fígado, rins, glândulas adrenais, coração e nervos, fazendo com que estes se tornem insuficientes e ainda paralisem. Quando contagia crianças menores de quinze anos, pode matar em cerca de 20% dos casos. Também pode ocorrer em adultos, mas sua maior manifestação ocorre em crianças.
|
Sintomas
Náuseas, vômitos, dor de garganta, dificuldade para engolir, calafrio, tosse, fadiga, febre alta, inchaço nos gânglios linfáticos e pressão baixa.
Tratamento
O tratamento contra a doença é feito com medicamentos anti-toxinas e bactericidas. É importante que o doente não faça esforços físicos, pois a recuperação é bastante lenta. Em alguns casos é necessário locomover o doente para uma unidade de terapia intensiva, pois pode haver dificuldade em respirar, parada cardíaca, paralisia de alguns órgãos e dos músculos do aparelho respiratório.
Prevenção
Previne-se a doença através da vacina tríplice dada a bebês a partir do segundo mês de vida. Também pode adquirir imunidade quando os anticorpos maternos são inseridos no organismo do bebê pela placenta.
Leptospirose
A leptospirose é uma doença bacteriana, que afeta humanos e animais, causada pela bactéria do gênero Leptospira. É transmitida pela água e alimentos contaminados pela urinas de animais, principalmente orato. É uma doença muito comum depois de enchentes, pois as pessoas andam sem proteção em águas contaminadas.
Em humanos a leptospirose causa uma vasta gama de sintomas, sendo que algumas pessoas infectadas podem não ter sintoma algum. Os sintomas da leptospirose incluem febre alta, dor de cabeça forte, calafrio, dor muscular e vômito. A doença também pode causar os seguintes sintomas: olhos e pele amarelada, olhos vermelhos, dor abdominal, diarréia e erupções na pele. Se a leptospirose não for tratada, o paciente pode sofrer danos nos rins, meningite (inflamação na membrana ao redor do cérebro e cordão espinhal), falha nos rins e problemas respiratórios. E raras ocasiões a leptospirose pode ser fatal. Muitos desses sintomas podem ser confundidos com outras doenças, de modo que a leptospirose é confirmada através de testes laboratoriais de sangue ou urina.
Hepatite
 |
É uma inflamação no fígado que pode ser provocada por vários tipos de vírus. Os sintomas são parecidos com os da gripe e há também icterícia (coloração amarelada da pele causada pelo depósito de uma substância produzida pelo fígado). A pessoa precisa ficar em repouso e seguir as orientações médicas.
Algumas formas de hepatite são transmitidas por água e alimentos contaminados por fezes (Tipo A e E). Outros tipos são transmitidos por transfusão de sangue (B, C) ou por relações sexuais.
Quem já teve hepatite não pode doar sangue, já que o vírus às vezes continua no organismo, mesmo que não haja sintomas da doença.
|
Para algumas formas de hepatite (A e B) há uma vacina que pode ser aplicada em crianças e adultos
Esquistossomose
É também chamada Xistosa, ou doença do caramujo. Ela é provocada por um verme chamado esquistossomo. Os vermes vivem nas veias do intestino e podem provocar diarreia, emagrecimento, dores na barriga, que aumenta muito de volume (barriga-d'água), e problemas em vários órgãos do corpo.
Os ovos do esquistossomo saem junto com as fezes da pessoa contaminada. Se não houver fossa ou rede de esgotos, eles podem chegar a água doce (lagos, lagoas ou riachos, margens de rios, etc). Na água, os ovos dão origem a pequenas larvas (animais diferentes dos vermes adultos) chamados miracídios. As larvas penetram em um tipo de caramujo chamado planorbídeo. No interior do caramujo, elas se reproduzem e se transformam em outras larvas, as cercárias, que saem do caramujo e ficam nadando livres na água.
A cercária pode penetrar, através da pele, nas pessoas que usam a água de lagos, lagoas, riachos e outros locais para tomar banho, lavar roupa, trabalhar, pescar ou outras atividades.
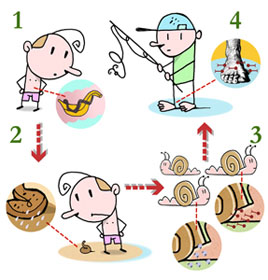
Além de tratar o doente com medicamentos, é necessário instalar um sistema de esgotos para impedir que os ovos atinjam a água. As pessoas precisam também ter acesso a água de boa qualidade e ser informadas sobre as formas de transmissão da doença.
É preciso também combater o caramujo que transmite a esquistossomose com produtos químicos e com a criação de peixes que se alimentam do caramujo, como a tilápia, o tambaqui e o piau. Esses peixes podem ser consumidos pelas pessoas sem risco de contaminação.
Gonorréia
Doença infecto-contagiosa que se caracteriza pela presença de abundante secreção purulenta (corrimento) pela uretra no homem e vagina e/ou uretra na mulher. Este quadro frequentemente é precedido por prurido (coceira) na uretra e ardência ao urinar. Em alguns casos podem ocorrer sintomas gerais, como a febre. Nas mulheres os sintomas são mais brandos ou podem estar ausentes (maioria dos casos).
Sinônimos
Uretrite Gonocócica, Blenorragia, Fogagem
Agente
Neisseria gonorrhoeae
Complicações/Consequências
Aborto espontâneo, parto de bebê morto, parto prematuro, baixo peso, endometrite pós-parto. Doenças Inflamatórias em geral.
Transmissão
Relação sexual. O risco de transmissão é superior a 90%, isto é, ao se ter um relacionamento sexual com um(a) parceiro(a) doente, o risco de contaminar-se é de cerca de 90%. O fato de não haver sintomas (caso da maioria das mulheres contaminadas), não afeta a transmissibilidade da doença.
Período de Incubação
2 a 10 dias
Tratamento
O tratamento é feito por antibióticos, mas só o médico pode orientar. Remédios caseiros não adianta. Vergonha de ir ao médico é bobagem: só piora as coisas.
Como os sintomas não são, em geral, claros nas mulheres, é importante consultar o ginecologista, pelo menos uma vez por ano. O parceiro de uma pessoa que está com gonorréia, ou qualquer outra doença sexualmente transmissível, também deve procurar um médico para verificar, se contraiu a doença e fazer o tratamento adequado.
Prevenção
Camisinha. Higiene pós-coito.
Sífilis
É uma doença infecciosa causada pela bactéria Treponema pallidum. Manifesta-se em três estágios: primária, secundária e terciária. Os dois primeiros estágios apresentam as características mais marcantes da infecção, quando se observam os principais sintomas e quando essa DST é mais transmissível. Depois, ela desaparece durante um longo período: a pessoa não sente nada e apresenta uma aparente cura das lesões iniciais, mesmo em casos de indivíduos não tratados. A doença pode ficar, então, estacionada por meses ou anos, até o momento em que surgem complicações graves como cegueira, paralisia, doença cerebral, problemas cardíacos, podendo inclusive levar à morte.
Sinais e Sintomas
A sífilis manifesta-se inicialmente como uma pequena ferida nos órgãos sexuais (cancro duro) e com ínguas (caroços) nas virilhas, que surgem entre a 2ª ou 3ª semana após a relação sexual desprotegida com pessoa infectada. A ferida e as ínguas não doem, não coçam, não ardem e não apresentam pus. Após um certo tempo, a ferida desaparece sem deixar cicatriz, dando à pessoa a falsa impressão de estar curada. Se a doença não for tratada, continua a avançar no organismo, surgindo manchas em várias partes do corpo (inclusive nas palmas das mãos e solas dos pés), queda de cabelos, cegueira, doença do coração, paralisias. Caso ocorra em grávidas, poderá causar aborto/natimorto ou má formação do feto.
Transmissão da sífilis
A sífilis pode ser passada de uma pessoa para outra por meio de relações sexuais desprotegidas (sem preservativos), através de transfusão de sangue contaminado (que hoje em dia é muito raro em razão do controle do sangue doado), e durante a gestação e o parto (de mãe infectada para o bebê).
Prevenção
Como não há perspectiva de desenvolvimento de vacina, em curto prazo, a prevenção recai sobre a educação em saúde: uso regular de preservativos, diagnóstico precoce em mulheres em idade reprodutiva e parceiros, e realização do teste diagnóstico por mulheres com intenção de engravidar.
Tratamento
O tratamento mais indicado para a sífilis é a utilização do mais antigo dos antibióticos: a penicilina. O maior problema do tratamento é o seu diagnóstico, visto que a sífilis pode ser confundida com muitas outras doenças. Os pacientes devem evitar ter relação sexual até que o seu tratamento (e do parceiro com a doença) se complete. A gestante deve realizar controle de cura mensal.
Se não tratada, a sífilis progride, torna-se crônica e pode comprometer várias partes do corpo ou levar à morte.
Se não tratada, a sífilis progride, torna-se crônica e pode comprometer várias partes do corpo ou levar à morte.
Coqueluche
É uma das mais famosas doenças da infância, causada pela bactéria Haemophilus pertussi, que se instala na mucosa das vias respiratórias (laringe, traqueia, brônquios e bronquíolos).
A proliferação das bactérias causa forte irritação, com grande produção de muco (catarro). Toxinas produzidas pelas bactérias irritam terminações nervosas, desencadeando acessos de tosse, típicos da doença.
A coqueluche é prevenida pela vacina tríplice, que protege também contra a difteria e o tétano. Essa vacina é administrada em três doses, uma a cada trinta dias, a partir do segundo mês de vida.
(FONTE:http://www.sobiologia.com.br/conteudos/Reinos/monera3.php)
Nenhum comentário:
Postar um comentário